Índice de contenidos
- ¿Qué es el síndrome miofascial lumbar?
- Síntomas del síndrome miofascial lumbar
- Causas del síndrome miofascial lumbar
- Diagnóstico médico
- Tratamiento en Medicina Física y Rehabilitación
- Ejercicios y recomendaciones del fisiatra
- ¿Cuándo acudir a un especialista?
- Preguntas frecuentes
- Consulta a un médico especialista
¿Qué es el síndrome miofascial lumbar?
El síndrome miofascial lumbar es una de las causas más comunes de dolor en la zona baja de la espalda. Se caracteriza por la presencia de puntos gatillo miofasciales, que son áreas de contracción dentro del músculo que provocan dolor local y, en muchos casos, dolor referido hacia otras zonas. Estos puntos suelen aparecer en músculos de la región lumbar, como el cuadrado lumbar, los erectores espinales y el glúteo medio.
A diferencia de otras patologías como la hernia discal o la artrosis, el síndrome miofascial no implica daño estructural en la columna, sino una disfunción muscular que puede ser muy incapacitante si no se trata adecuadamente.
Síntomas del síndrome miofascial lumbar
Los síntomas más frecuentes incluyen:
- Dolor lumbar localizado, que empeora con la actividad física o posturas mantenidas.
- Dolor referido hacia glúteos, caderas o incluso la cara posterior del muslo.
- Rigidez muscular y sensación de tirantez.
- Limitación de la movilidad lumbar.
- Molestias nocturnas al cambiar de posición en la cama.
- Presencia de puntos dolorosos al presionar sobre el músculo afectado.
En algunos casos, los pacientes pueden confundir estos síntomas con ciática o hernia de disco, aunque se trata de cuadros diferentes.
Causas del síndrome miofascial lumbar
El síndrome miofascial lumbar suele estar asociado a varios factores de riesgo, entre los que destacan:
- Sobrecarga muscular por deportes como correr, pádel, tenis o fútbol.
- Posturas mantenidas en trabajadores de oficina que pasan muchas horas sentados.
- Movimientos repetitivos o esfuerzos físicos mal ejecutados.
- Estrés emocional, que aumenta la tensión muscular.
- Sedentarismo y obesidad, que sobrecargan la musculatura lumbar.
- Traumatismos o microlesiones en la musculatura.
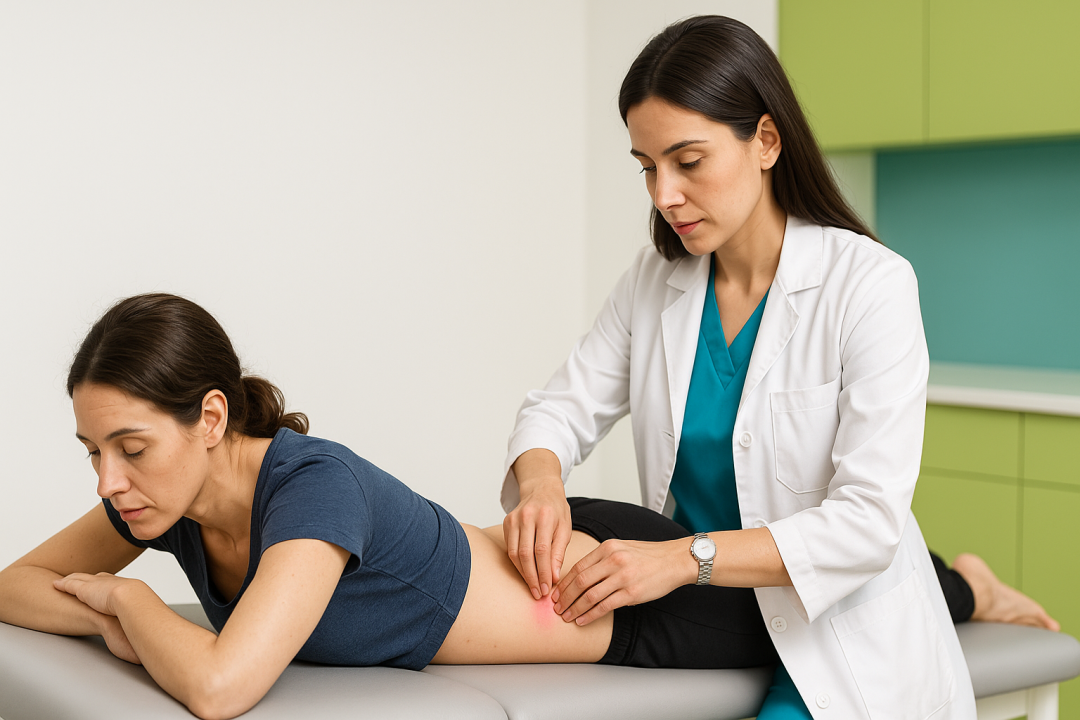
Diagnóstico médico
El diagnóstico del síndrome miofascial lumbar se realiza principalmente mediante la exploración clínica por parte de un especialista en Medicina Física y Rehabilitación. El médico identifica los puntos gatillo mediante la palpación, observando si la presión genera dolor local o referido.
En ocasiones, se utilizan técnicas complementarias como la ecografía musculoesquelética, que permite descartar otras lesiones y guiar tratamientos como infiltraciones.
Tratamiento en Medicina Física y Rehabilitación
El tratamiento del síndrome miofascial lumbar es multidisciplinar y personalizado. Algunas de las opciones más utilizadas son:
Tratamiento conservador
- Terapia manual y fisioterapia para relajar la musculatura y mejorar la movilidad.
- Aplicación de calor local para disminuir la rigidez.
- Estiramientos específicos de la musculatura lumbar y glútea.
- Corrección postural en la vida diaria y el trabajo.
Infiltraciones ecoguiadas
En casos de dolor persistente, el fisiatra puede recomendar:
- Infiltraciones con anestésicos locales o corticoides en los puntos gatillo.
- Infiltración con toxina botulínica, que ayuda a relajar la musculatura hiperactiva.
- Plasma rico en plaquetas (PRP) en casos de dolor crónico.
Ondas de choque focales
El uso de ondas de choque focales es una técnica innovadora y eficaz para desactivar puntos gatillo profundos y mejorar la circulación local.
Ejercicio terapéutico
La prescripción de ejercicios personalizados es clave para prevenir recaídas y mejorar la fuerza de la musculatura estabilizadora.
Ejercicios y recomendaciones del fisiatra
El fisiatra puede recomendar una serie de medidas prácticas:
- Estiramientos suaves de glúteos, isquiotibiales y zona lumbar.
- Ejercicios de fortalecimiento del core como planchas o activación de transverso abdominal.
- Evitar estar sentado más de 45-60 minutos sin levantarse.
- Uso de sillas ergonómicas y ajuste correcto de la pantalla del ordenador.
- Realizar pausas activas en el trabajo.
- Mantener un peso saludable y practicar actividad física regular.
¿Cuándo acudir a un especialista?
Debes consultar a un médico especialista en Medicina Física y Rehabilitación si:
- El dolor lumbar es persistente y dura más de 2-3 semanas.
- El dolor interfiere con tus actividades diarias o el descanso nocturno.
- Aparecen episodios recurrentes de rigidez o contracturas.
- Tienes dolor que se extiende a glúteos o piernas.
- Los tratamientos caseros no logran mejoría.
Preguntas frecuentes
¿El síndrome miofascial lumbar es lo mismo que una hernia discal?
No. La hernia discal implica compresión nerviosa, mientras que el síndrome miofascial se origina en el músculo.
¿Puede mejorar sin tratamiento?
En algunos casos leves sí, pero lo más frecuente es que los síntomas persistan si no se aborda la causa muscular.
¿El deporte empeora el síndrome miofascial lumbar?
Depende. El exceso o la técnica inadecuada pueden agravar el cuadro, pero el ejercicio bien adaptado es fundamental para la recuperación.
¿Qué especialistas tratan esta patología?
El fisiatra es el médico indicado, ya que combina diagnóstico clínico, tratamientos médicos y programas de ejercicio terapéutico.
Consulta a un médico especialista
Si experimentas dolor persistente en la zona lumbar, rigidez recurrente o molestias que se extienden hacia glúteos o muslos, no dudes en contactar conmigo para valorar juntos tu caso y comenzar tu camino hacia la recuperación. Como médico especialista en Medicina Física y Rehabilitación y como experta en esta área, mi objetivo es ayudarte a encontrar el tratamiento más adecuado para que recuperes tu calidad de vida.
Recuerda que, aunque el síndrome miofascial lumbar es una causa frecuente de dolor de espalda, cada caso es único. Con un diagnóstico preciso y un plan de tratamiento personalizado, es posible aliviar los síntomas y prevenir complicaciones futuras.
En tal sentido, recuerda que los contenidos de esta página tienen carácter meramente informativo y no sustituyen la evaluación clínica ni el juicio diagnóstico de un profesional. No constituyen práctica de telemedicina ni crean por sí mismos una relación médico-paciente. Cada caso requiere valoración individual antes de iniciar, modificar o suspender cualquier tratamiento o ejercicio. Por tanto, no adoptes medidas que no te hayan sido indicadas en una consulta profesional y en situaciones de urgencia, contacta con el 112 o acude a Urgencias.